
L’Uveite nella malattia di Behçet
a cura di Loredana Latanza
La malattia di Behçet è una vasculite sistemica con interessamento polidistrettuale caratterizzata da afte orali e genitali, lesioni cutanee, lesioni oculari, artrite, tromboflebiti ed interessamento del sistema nervoso centrale. Ha una caratteristica incidenza geografica, presentandosi prevalentemente in alcune aree come il il Bacino Mediterraneo, il Medio Oriente e il Giappone. La malattia colpisce soprattutto il sesso maschile ed insorge in genere nella seconda-quarta decade di vita.
MANIFESTAZIONI OCULARI
Le lesioni oculari sono una delle manifestazioni più gravi della Malattia di Behçet. Compaiono nelle fasi iniziali della malattia o comunque entro i primi 2 anni e ne rappresentano il sintomo di esordio in circa il 10-20% dei casi. La presentazione tipica è una panuveite recidivante con vasculite retinica occlusivo-necrotizzante, bilaterale nel 75% dei casi. L’ uveite anteriore si presenta come unica manifestazione solo in circa il 10% dei pazienti. Si tratta di un’ uveite non granulomatosa con o senza ipopion (Fig.1) che può dare come complicanze: sinechie posteriori (Fig.2), cataratta, glaucoma secondario,edema maculare.
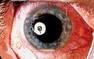
Fig.1
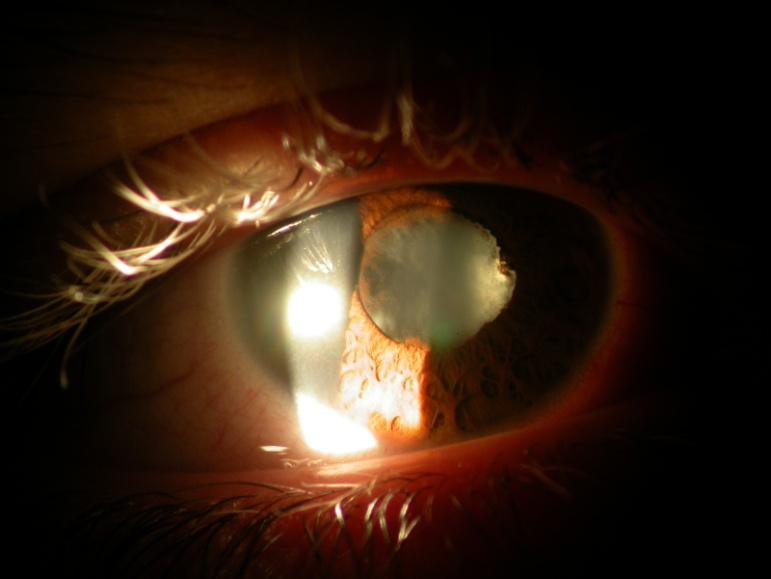
Fig.2
Più rara la presenza di sclerite o episclerite. La manifestazione oculare tipica della M. di Behçet è l’ uveite posteriore con infiammazione cellulare del corpo vitreo, presenza di essudati intraretinici con emorragie, ma soprattutto la vasculite occlusivo-necrotizzante del polo posteriore e della periferia retinica (Fig.3).
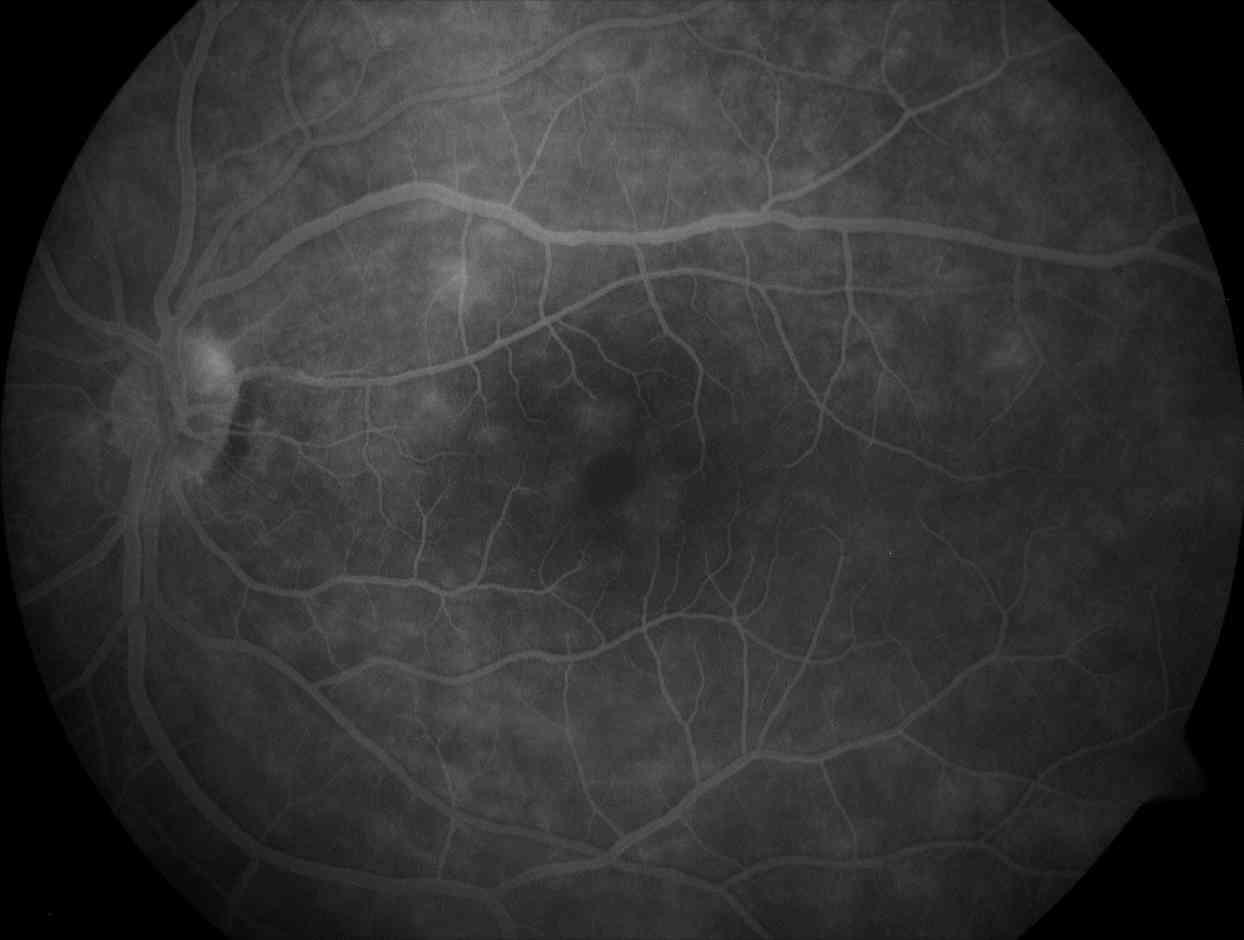
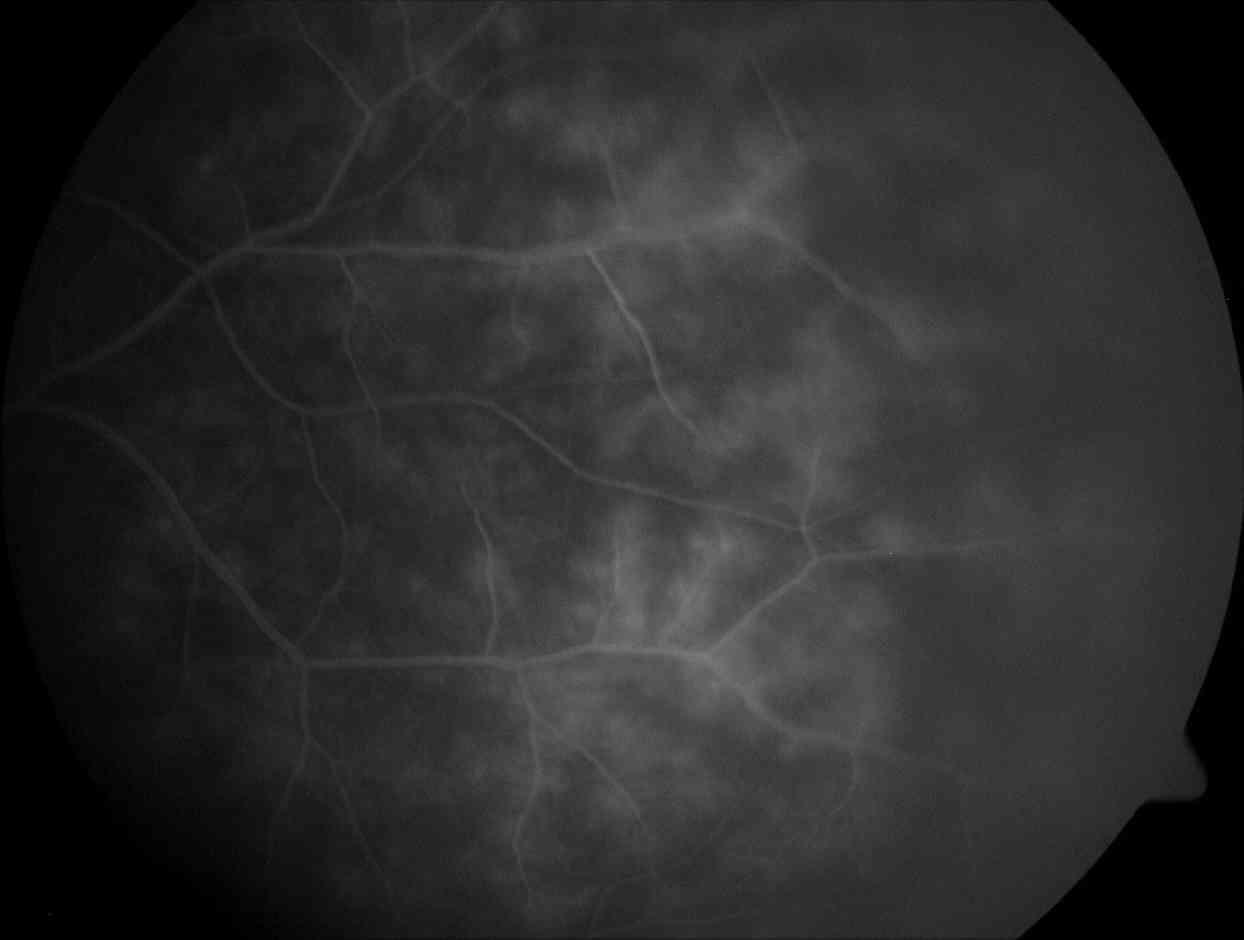
Fig.3 Fluorangiografia retinica che mostra iniziale edema maculare e vasculite della media periferia retinica.
Un’altra manifestazione frequente è l’occlusione venosa di tipo trombotico con grave quadro emorragico retinico (Fig.4).
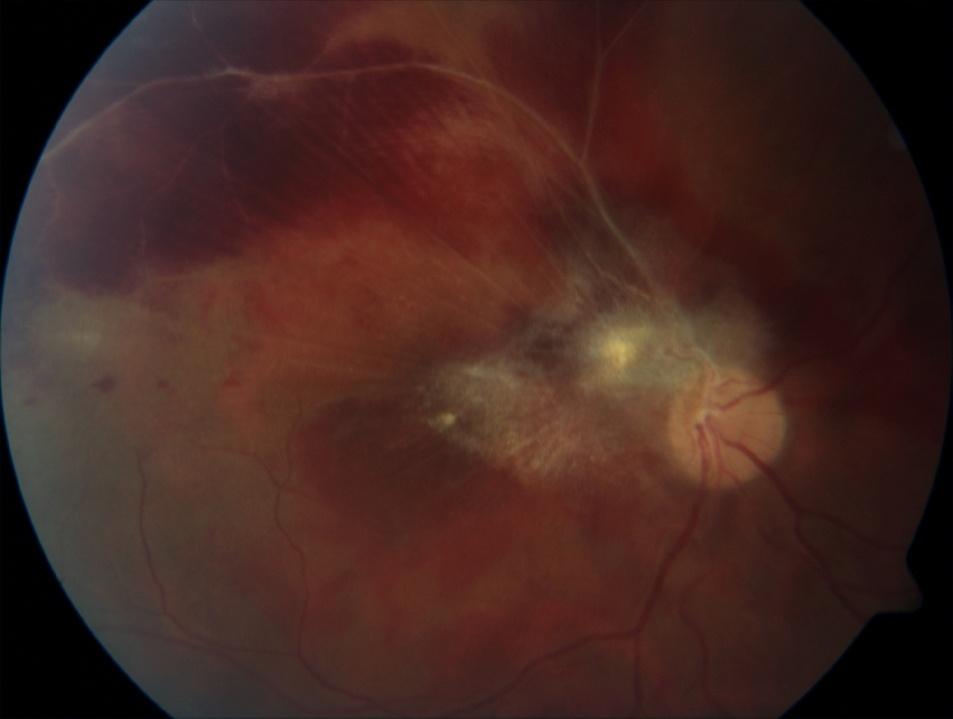
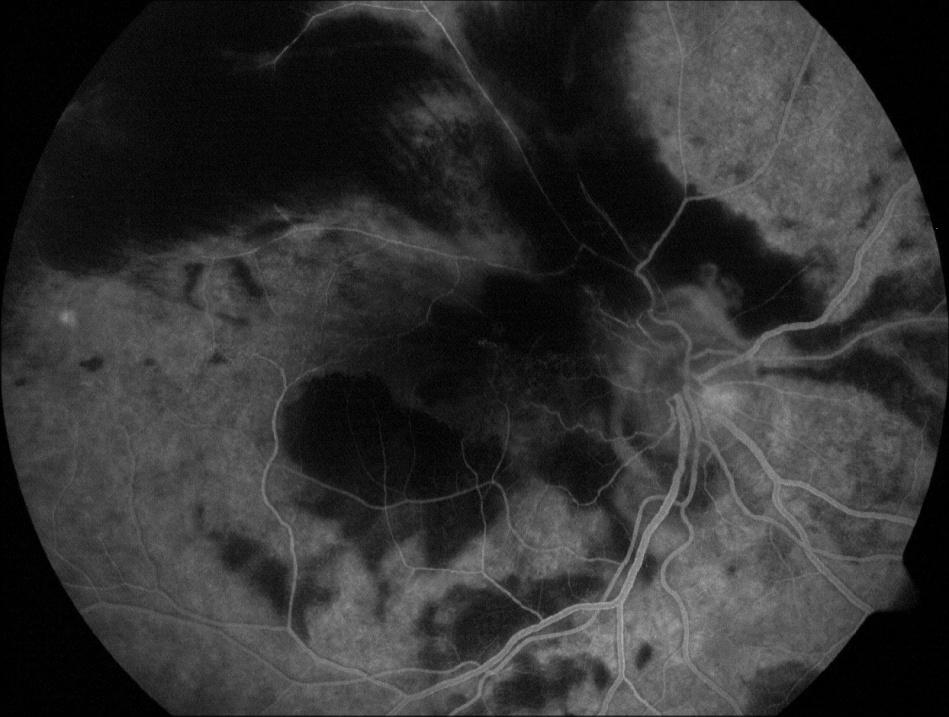
Fig.4 Trombosi del ramo temporale superiore della VCR, retinografia e fluorangiografia.
L’infiammazione della testa del nervo ottico è una caratteristica costante durante gli episodi infiammatori e può persistere nel tempo. La complicanza più comune negli occhi in cui persiste l’infiammazione è l’edema maculare cistoide (Fig.5), ma nei casi in cui è presente un edema retinico diffuso incontrollato si può manifestare anche un distacco di retina totale di tipo essudativo.
Fig.5 Fluorangiografia retinica che mostra edema del disco ottico, edema maculare e vasculite retinica.
L’occlusione vascolare determinando ipossia da luogo alla formazione di aree retiniche ischemiche con vasi collaterali di compenso, o a neovascolarizzazione del disco ottico con possibili emorragie vitreali. D’altro canto l’occlusione vascolare può determinare una completa avascolarità retinica che porta inevitabilmente ad un quadro terminale di atrofia del nervo ottico e degenerazione maculare. (Fig.6)
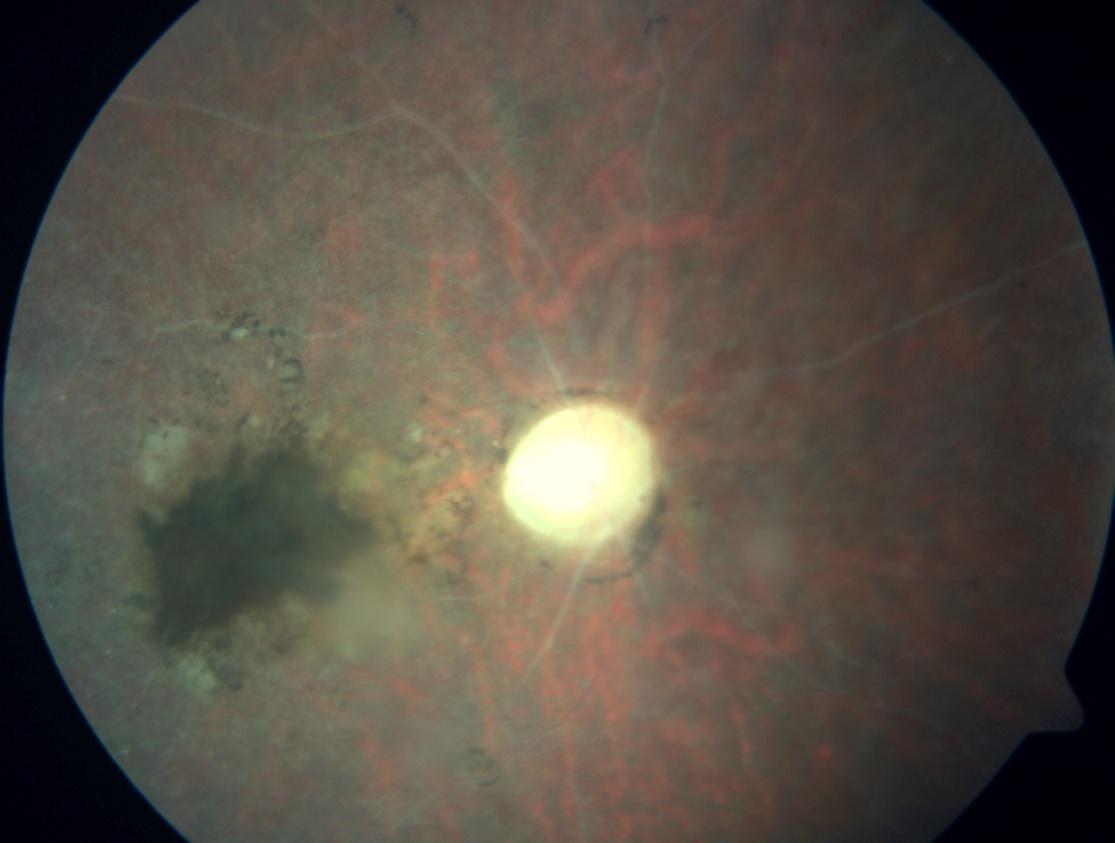
Fig.6 Retinografia che mostra atrofia ottica , vasi occlusi e degenerazione maculare.
TERAPIA
Gli obiettivi principali della terapia nella gestione dei pazienti con uveite di Behçet comprendono la rapida soppressione dell’infiammazione oculare, la prevenzione di attacchi ricorrenti, il raggiungimento di una remissione duratura dopo la sospensione del trattamento e la preservazione della vista. I fattori di rischio associati ad una cattiva prognosi comprendono la giovane età all’esordio, il sesso maschile, l’interessamento del segmento posteriore, il verificarsi di più di tre attacchi in un anno, la presenza di opacità vitreali importanti, di essudati lungo le arcate vascolari retiniche e i segni fluorangiografici di neovascolarizzazione del disco ottico e di ischemia maculare.
L’impiego di trattamenti immunosoppressivi più precoci e più aggressivi e la migliore compliance alla terapia sono difatti associati a migliori risultati visivi.
Secondo le raccomandazioni EULAR recentemente pubblicate, tutti i pazienti con malattia di Behçet ed interessamento del segmento posteriore dell’ occhio dovrebbero essere trattati con corticosteroidi (al dosaggio di 1 mg/kg/die) ed azatioprina (1-2 mg/kg/die); altre molecole di uso convenzionale sono la ciclosporina (3-5 mg/kg/die), clorambucil (0.1-0.2/kg/die), ciclofosfamide (1 gr/mese e.v.), Metotrexate (15-20 mg/sett. e.v.) e l’Interferon α (9 MU/sett.).
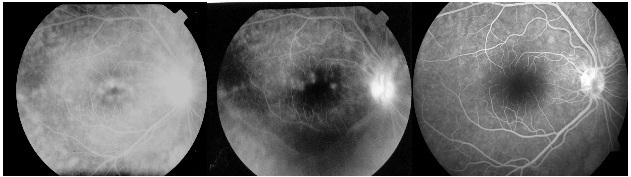
Figura 7 - Risoluzione di un’uveite di Behcet dopo utilizzo di Cliclosporina e Prednisone
A tutti i pazienti con malattia grave in aggiunta ad essi dovrebbero essere effettuate infusioni di infliximab: risultati notevoli difatti sono stati riportati riguardo l’uso degli anticorpi monoclonali anti TNF-alpha nei pazienti resistenti alle terapie tradizionali.
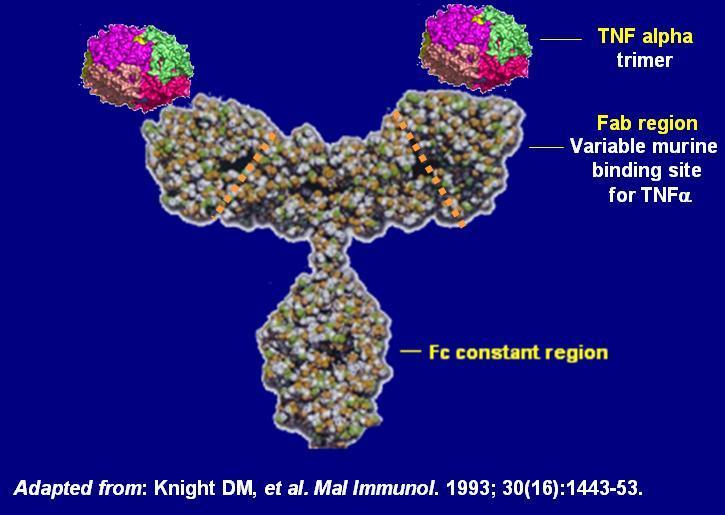
Figura 8 - Struttura chimica dell'Infliximab
L’infliximab (nome commerciale REMICADE, Schering-Plough) è un anticorpo monoclonale diretto contro il TNF-alpha: è utilizzato nel trattamento di malattie autoimmuni come la psoriasi, il morbo di Crohn, la spondilite anchilosante, l’artrite psoriasica, l’artrite reumatoide e la rettocolite ulcerosa. L’FDA ne ha approvato l’uso nell’agosto del 1998, ma il suo utilizzo nella malattia di Behçet rimane tuttora al di fuori delle sue indicazioni terapeutiche (utilizzo off-label). Esso agisce legando il fattore di necrosi tumorale alfa (TNF-alpha), che è un messaggero chimico (citochina) coinvolto nella reazione autoimmune responsabile di tali patologie.
Un altro inibitore del TNF-alpha utilizzato nel trattamento dell’uveite di Behçet è l’Adalimumab (HUMIRA, Abbott).
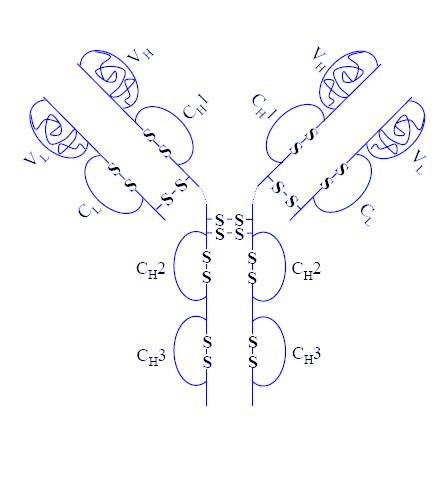
Figura 9 - Adalimumab: struttura chimica
Tali due molecole immunosoppressive, come ogni molecola di tale classe farmaceutica, presentano una serie di effetti collaterali più o meno gravi, in virtù dei quali il medico prescrittore deve attenersi scrupolosamente a controlli periodici con esami sierologici al fine di scongiurare danni alla salute del paziente
Molti sono gli studi clinici in letteratura che dimostrano l’efficacia, ed anzi la superiorità di tali molecole rispetto ai trattamenti convenzionali, in particolare nei pazienti che non rispondono alle terapie tradizionali. Il loro utilizzo è stato sperimentato anche in combinazione cono molecole tradizionali quali metotrexate e ciclosporina, con risultati assai incoraggianti..
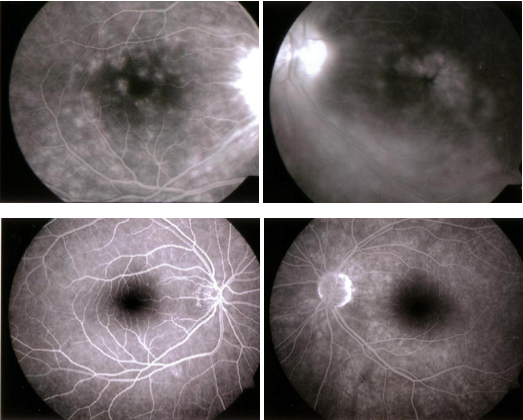
Figura 10 - Risoluzione di un'uveite associata a malattia di Behcet dopo l'utilizzo di infliximab in associazione con azatioprina e prednisone.
