
Uveite da cytomegalovirus
a cura di Francesca Romana Pesci e Massimo Accorinti
Il Cytomegalovirus (CMV) è un membro della famiglia Herpesviridae ampiamente diffuso nella popolazione, con una sieroprevalenza pari al 50,4% negli USA e variabile tra il 49,5 e il 73,3% in Francia e in Italia rispettivamente. In campo oftalmologico il CMV è noto principalmente come agente eziologico di una grave forma di retinite osservata nei pazienti immunocompromessi per infezione da HIV o per immunosoppressione iatrogena (per esempio in pazienti trapiantati o in pazienti neoplastici). Negli ultimi anni tuttavia, il CMV è stato riconosciuto come possibile fattore causale di alcune forme di uveite anteriore ad andamento cronico o recidivante osservate in pazienti immunocompetenti in una percentuale pari al 22,8% dei casi di uveite anteriore ipertensiva.
L’uveite anteriore CMV-correlata può presentarsi come un’uveite anteriore acuta ricorrente associata ad ipertensione oculare, nota anche come Sindrome di Posner-Schlossman (PSS) oppure, come un’uveite anteriore cronica con aspetti clinici simili all’iridociclite eterocromica di Fuchs. In entrambi i casil’infiammazione in camera anteriore è lieve senza sviluppo di sinechie posteriori, né coinvolgimento retinico. La Sindrome di Posner-Schlossman (PSS) si presenta come un’uveite anteriore monolaterale caratterizzata da episodi acuti recidivanti di ipertensione oculare associati a modesti segni di flogosi uveale anteriore. Gli episodi ipertensivi, un tempo noti anche come crisi glaucomatociclitiche, colpiscono più frequentemente i giovani adulti con prevalenza nei maschi e nei soggetti miopi e con tendenza all’autolimitazione in età matura. La sintomatologia soggettiva è estremamente scarsa e nonostante l’elevata ipertensione oculare (che può raggiungere a volte valori superiori a 40-50 mmHg) non vi è dolore né congestione ciliare. I pazienti lamentano solo un lieve fastidio e la percezione di aloni colorati attorno alle sorgenti luminose, in alcuni casi associato a cefalea, mentre l’annebbiamento visivo è irrilevante. L’esame biomicroscopico può rilevare la presenza di rari precipitati endoteliali non granulomatosi in genere di piccole e medie dimensioni con disposizione prevalentemente centrale. La reazione in camera anteriore (presenza di tyndall e cellule) è lieve ed è associata ad atrofia iridea di aspetto irregolare o diffuso. La crisi ipertensiva può durare da alcune ore a qualche giorno, generalmente non oltre le due settimane. L’uveite anteriore cronica CMV-correlata colpisce maggiormente soggetti maschi di età più avanzata con un'età media alla diagnosi di 65 anni e un rapporto M:F pari a 4:1. Anche in questo caso l'occhio può presentare solo una lieve iniezione ciliare con modesta reazione in camera anteriore. Come nell’iridociclite eterocromica di Fuchs i precipitati endoteliali appaiono di piccole dimensioni, con aspetto tondeggiante o stellato e diffusi su tutto l’ambito corneale. Nel 60% dei casi è rilevabile un’atrofia iridea diffusa. Nonostante i valori medi massimi di pressione intraoculare siano inferiori a quelli registrati nell’uveite anteriore acuta, i pazienti possono sviluppare nel tempo una neuropatia ottica glaucomatosa.
In entrambe le forme descritte la complicanza di più frequente riscontro (87% dei casi) è il rialzo cronico della pressione oculare che può svilupparsi dopo anni dall’esordio dell’uveite e che nel 60% dei casi necessita non solo di una terapia ipotonizzante cronica ma anche di un approccio chirurgico (trabeculectomia). L’aumento della pressione endoculare nei pazienti affetti da uveite ipertensiva è infatti legata ad un duplice meccanismo patogenetico: nella fasi acute iniziali l’ostruzione del deflusso dell’umore acqueo è correlato verosimilmente ad uno stato infiammatorio del trabecolato (trabeculite) ed ad un’ostruzione dello stesso provocata dalla deposizione di cellule infiammatorie, mentre nelle fasi tardive della malattia insorgerebbero alterazioni anatomiche strutturali involutive del trabecolato con fenomeni di sclerosi ed occlusione che sono responsabili della progressiva non rispondenza alle terapie mediche e della necessità quindi di ricorrere ad interventi chirurgici filtranti per creare una via alternativa di eliminazione dell’umore acqueo.
La cataratta sottocapsulare rappresenta la seconda complicanza più frequente dell’uveite CMV-correlata osservabile in circa il 69% dei pazienti dopo un tempo medio di 3 anni dall’esordio dell’uveite. La chirurgia della cataratta mediante facoemulsificazione ed impianto di lente intraoculare (IOL) risulta comunque sicura ed associata ad un ottimo recupero funzionale nella maggior parte dei casi.
La diagnosi presunta di uveite anteriore da CMV è sostanzialmente clinica. Alcuni aspetti morfologici e biomicroscopici, in presenza di una positività anticorpale sierica specifica, possono favorire un miglior inquadramento diagnostico. Di fronte ad un’uveite anteriore associata ad ipertensione oculare, soprattutto se monolaterale, si deve sempre ipotizzare un’eziologia virale, prevalentemente di natura erpetica. In presenza di caratteristiche clinicamente non suggestive per HSV o VZV (assenza di lesioni cutanee vescicolari o di cheratite dendritica, precipitati endoteliali non granulomatosi, atrofia iridea diffusa, assenza di sinechie posteriori) occorre sospettare un’infezione da CMV, il cui sospetto diagnostico verrà poi confermato soltanto attraverso l’esecuzione di un prelievo di umor acqueo e il riscontro del DNA virale del CMV mediante tecnica PCR o di una sintesi intraoculare di anticorpi specifici.
Il trattamento dell’uveite CMV-correlata si avvale dell’utilizzo di steroidi topici da somministrare frequentemente in relazione all’intensità della flogosi iniziale riscontrata in CA e da ridurre poi gradualmente nel tempo. Nelle uveiti virali ipertensive la terapia steroidea topica, associata a quella antivirale, ha infatti lo scopo di ridurre non solo la flogosi in CA ma anche il rialzo pressorio concomitante che, come detto precedentemente, dipende, soprattutto nelle sue fasi iniziali da un processo infiammatorio che coinvolge il trabecolato. La terapia antivirale sistemica per il trattamento dell’uveite anteriore CMV-correlata in pazienti immunocompetenti è ancora oggetto di discussione. È noto infatti che fra gli antivirali disponibili in commercio, il CMV risponda maggiormente al ganciclovir e al valganciclovir e scarsamente all’acyclovir, ampiamente utilizzato nel trattamento profilattico delle cheratiti e uveiti erpetiche da HSV e generalmente ben tollerato dai pazienti senza rilevanti effetti collaterali. Alcuni autori suggeriscono l’utilizzo sistemico del ganciclovir e/o ganciclovir intravitreale per il controllo delle recidive. Tuttavia come gli altri antivirali, il ganciclovir inibisce la replicazione virale ma non eradica l’infezione agendo esclusivamente da virustatico. Pertanto per ridurre il rischio di recidiva oculare occorre effettuare un trattamento profilattico prolungato nel tempo che può esporre tuttavia il paziente a gravi effetti collaterali farmaco-correlati (primo fra tutti la neutropenia). Il ganciclovir può essere somministrato anche per via topica come formulazione gel, ma efficace in circa i due terzi dei pazienti trattati che tuttavia presentano un tasso di recidivanza pari al 57% nelle forme di uveite acuta e al 25% nelle forme croniche.
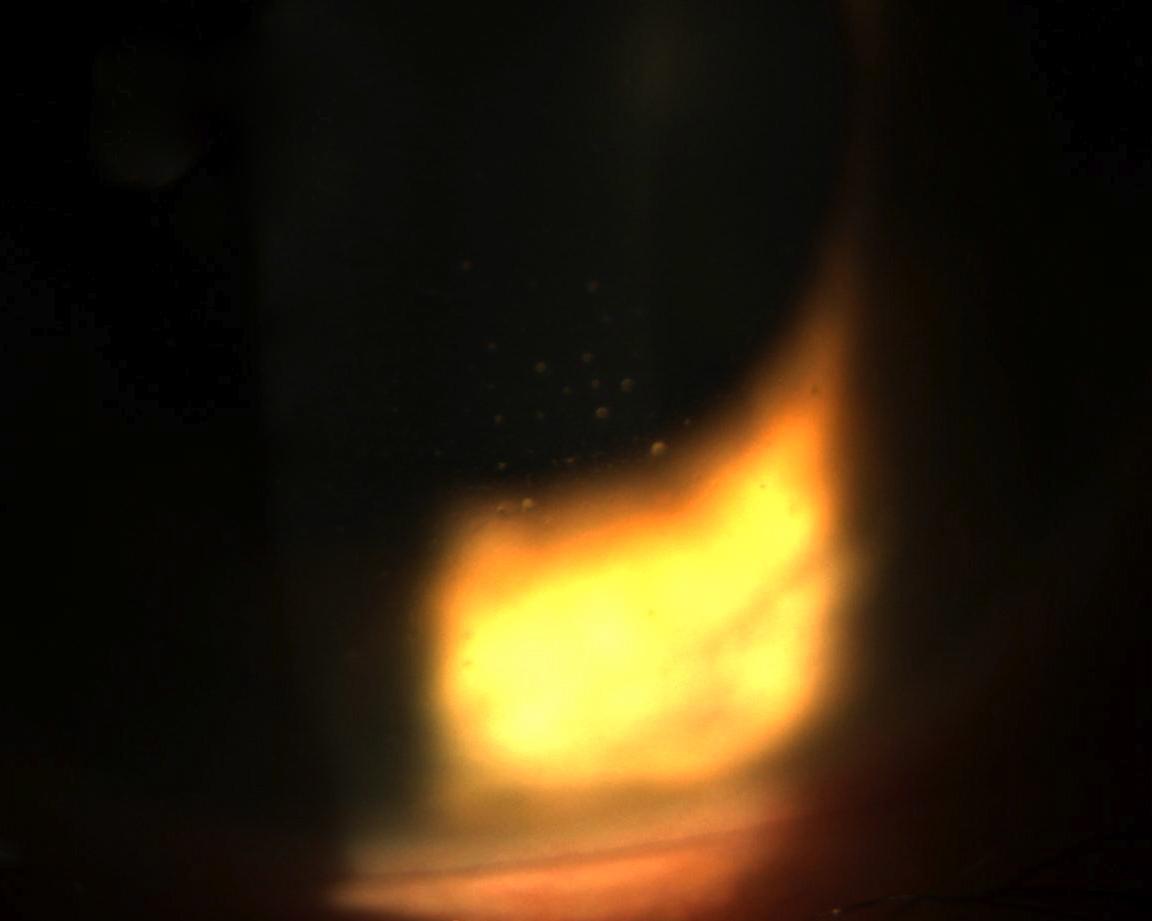
Fig. 1 Rari precipitati endoteliali con distribuzione centrale
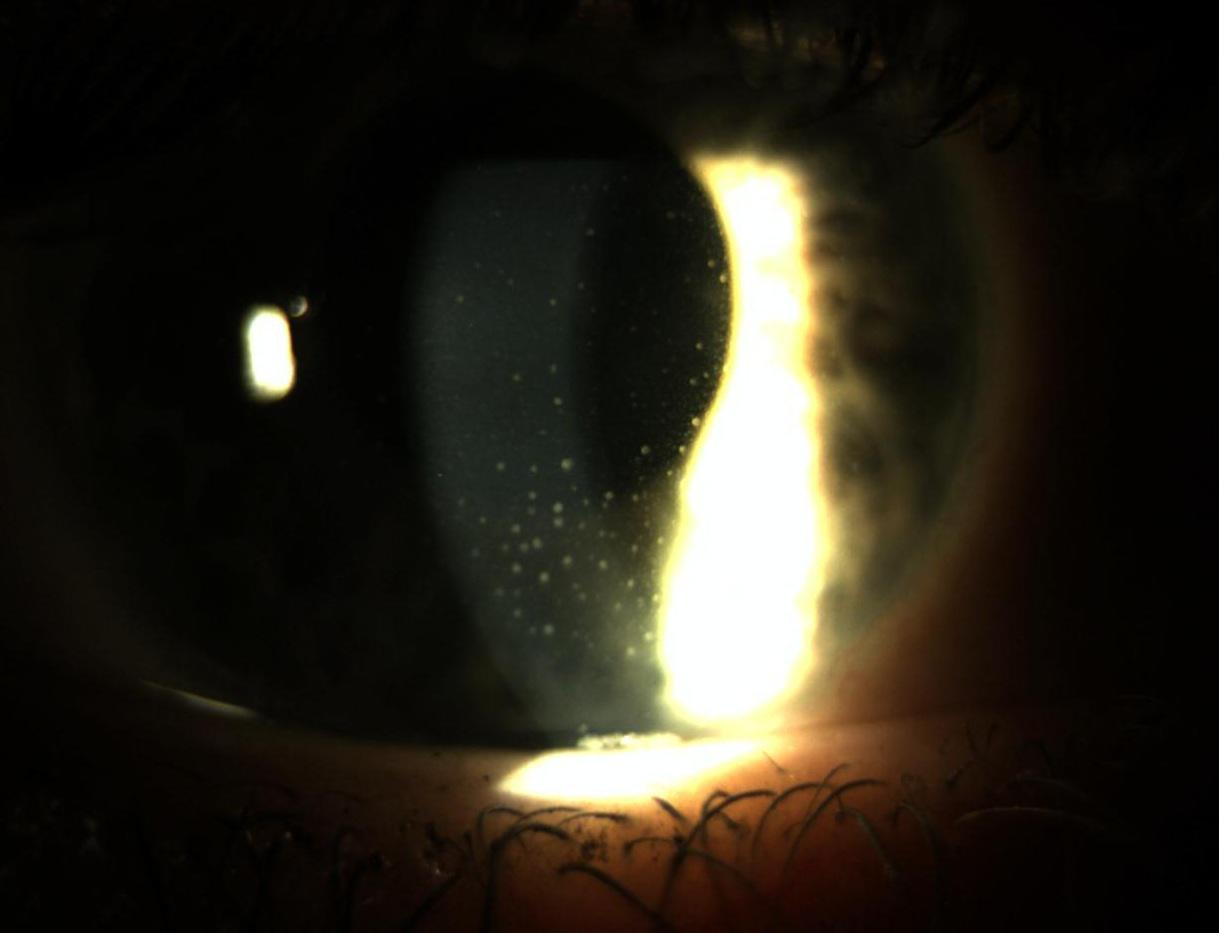
Fig. 2 Precipitati endoteliali di piccole e medie dimensioni
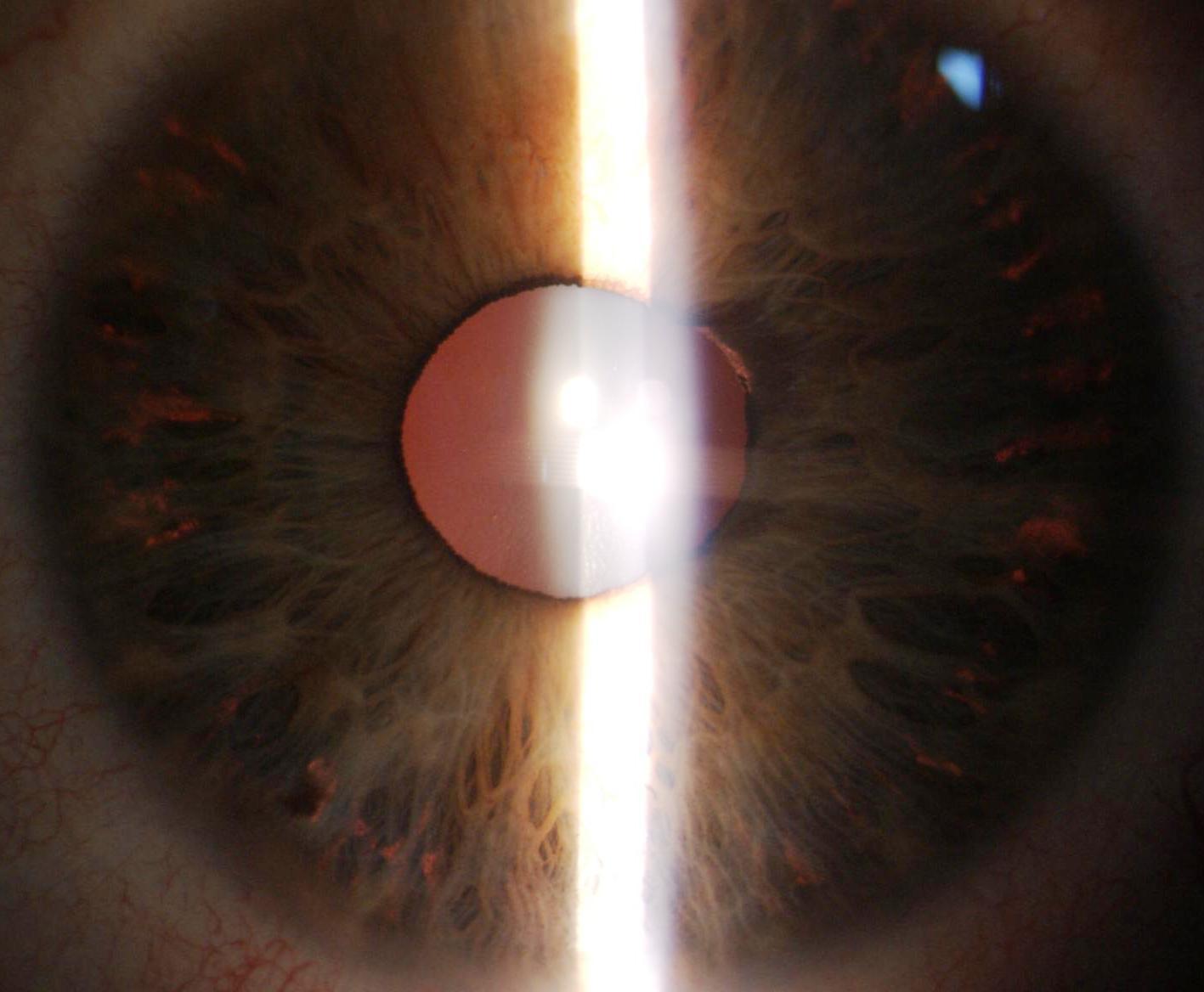
Fig. 3 Atrofia iridea diffusa

Fig. 4 Precipitati endoteliali fini e diffusi su tutto l’ambito corneale
